A hiperidrose é definida como hiperatividade das glândulas sudoríparas écrinas.
Existe uma grande discrepância nas taxas de prevalência de hiperidrose relatadas, que variam de menos de 2% em Israel para 12,3–38% em outros países (Canadá – 12,3%; Japão – 12,8%; China – 14,5%; Alemanha – 16,3%; Polônia – 16,7%; Brasil – 20,6%; Índia – 38%).
A hiperidrose é categorizada como primária ou secundária.
Hiperidrose primária
A hiperidrose primária é idiopática sudorese excessiva simétrica bilateral; não derivado de outras causas médicas conhecidas ou efeitos colaterais medicamentosos; comumente acomete axilas, palmas das mãos, plantas dos pés ou região craniofacial; e perturba severamente a qualidade de vida dos pacientes.
Hiperidrose secundária
A hiperidrose secundária pode ser focal ou generalizada e é causada por uma condição médica ou efeito colateral de medicação. A hiperidrose primária é responsável por 93% dos pacientes com HH.
A PHH é diagnosticada quando a transpiração excessiva dura mais de seis meses e inclui dois ou mais das seguintes características: ocorre mais de uma vez por semana; apresenta-se em pacientes com menos de 25 anos de idade; existe história familiar; a sudorese é bilateral e simétrica; a transpiração cessa durante o sono; e o suor afeta gravemente as atividades diárias do paciente.
É importante ressaltar que a PHH é diagnosticada após possíveis causas de hiperidrose secundária serem excluídas. Em 90% dos casos de HPH, as áreas comumente afetadas incluem as axilas, palmas das mãos, solas ou regiões craniofaciais.

Tratamentos
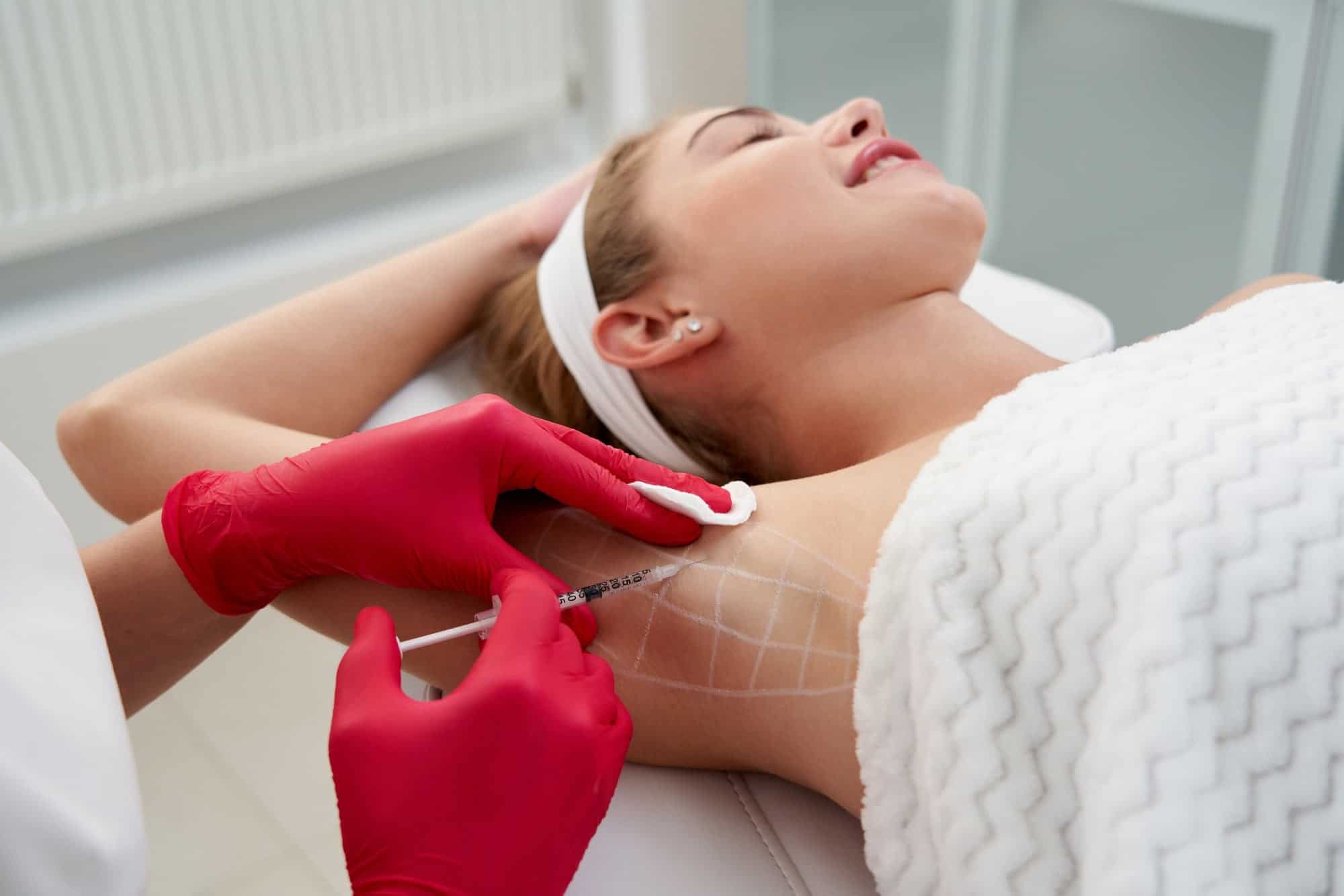
Várias terapias não cirúrgicas estão disponíveis para o tratamento de hiperidrose primária (antitranspirantes, iontoforese, anticolinérgicos, laser ou terapia de ultrassom, termólise por micro-ondas, radiofrequência fracionada com microagulhas, etc.) (excisão de tecido subcutâneo, curetagem por lipoaspiração subcutânea, simpatectomia endoscópica, etc.) dentre elas existe também o uso da toxina botulínica (BTX).
As injeções de BTX são amplamente utilizadas como tratamento de segunda linha para PHH quando as estratégias de tratamento tópico falham. Estudos demonstraram taxas de satisfação sustentavelmente mais altas com BTX injetável (93%) do que com placebo (30%). Além disso, a satisfação com o tratamento com BTX é muitas vezes significativamente maior do que com outros métodos não cirúrgicos de tratamento de PHH.
Uma pesquisa com 1.985 pacientes tratados com PHH revelou que 87,2% estavam mais satisfeitos com as injeções de BTX e menos satisfeitos com os antitranspirantes. Em outro, aproximadamente 96% dos pacientes com hiperidrose primária relataram maior satisfação com injeções de BTX-A do que com outros tratamentos. Além disso, a iontoforese com meio suplementado com BTX mostrou melhores resultados anidróticos do que a iontoforese com meio salino.
A BTX deve ser administrada por meio de injeções intradérmicas na junção dermo-subcutânea para atingir as glândulas sudoríparas. A profundidade da injeção depende do local da injeção (a junção dermo-subcutânea da axila pode ter 2 mm de profundidade, enquanto na sola pode chegar a 4,5 mm) e a quantidade e concentração da toxina. Injeções administradas muito profundamente podem causar desnervação indesejada. O número de injeções depende do tamanho da área tratada e da gravidade da PHH.
As preparações terapêuticas de BTXs são seguras de usar, bem toleradas e apresentam efeitos colaterais mínimos. Alguns pacientes podem desenvolver anticorpos neutralizantes para o core BTX 150 kDa, que podem bloquear sua atividade farmacológica.
A prevalência de pacientes que desenvolvem anticorpos neutralizantes contra BTX varia entre 0,3-6%. Naumann et al. demonstraram que apenas 0,5% dos pacientes (4 de 871) que receberam BTX para PHH axilar desenvolveram anticorpos neutralizantes enquanto ainda mantinham o quadro clínico de responsividade às injeções de BTX durante o tratamento.
Estudos sugerem que a resposta imune é dose-dependente e se correlaciona com a frequência das injeções.
Contraindicações
A toxina botulínica não deve ser usada em gestantes ou lactantes, pacientes com hipersensibilidade a qualquer um dos componentes da formulação, ou quando o local da injeção está infectado.
Além disso, injeções de BTX não devem ser administradas em pacientes com HM secundária, pacientes que já foram submetidos a remoção cirúrgica de glândulas sudoríparas ou aquelas com distúrbios significativos de coagulação do sangue. Antes do BTX, os pacientes são aconselhados a evitar aspirina, medicamentos anti-inflamatórios não esteróides e vitamina E para minimizar o risco de hematomas ou sangramento.
Além disso, pacientes com pré-existentes esclerose lateral amiotrófica, neuropatia periférica, distúrbios da junção neuromuscular (ou seja, miastenia gravis ou síndrome miastênica de Lambert-Eaton), contra-indicações aos anticolinérgicos, ou coadministração de medicamentos que podem modificar o metabolismo da BTX (ou seja, aminoglicosídeos, cálcio antagonistas de canais, inibidores da colinesterase ou outros agentes bloqueadores neuromusculares), devem ser monitorado cuidadosamente após a administração de BTX.
A hiperidrose é a sudorese excessiva que afeta a qualidade de vida dos pacientes, resultando em prejuízo social e laboral e sofrimento emocional. A Escala de Gravidade da Doença da Hiperidrose é uma pesquisa validada usada para classificar a tolerabilidade da sudorese e seu impacto na qualidade de vida. A pontuação pode ser usada para orientar o tratamento.
A solução tópica de cloreto de alumínio é o tratamento inicial na maioria dos casos de hiperidrose focal primária.
O glicopirrolato tópico é o tratamento de primeira linha para a sudorese craniofacial.
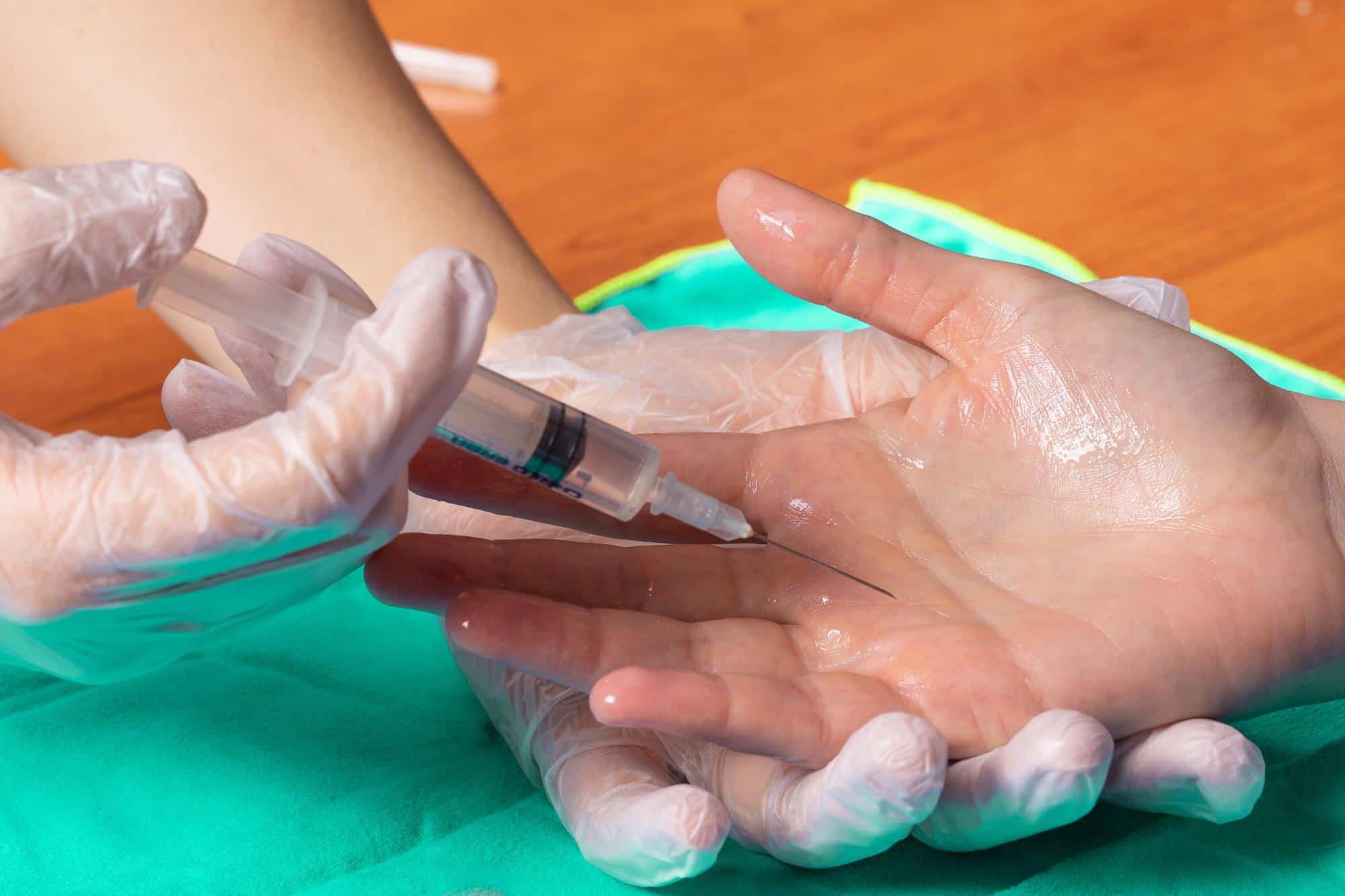
A injeção de toxina botulínica (onabotulinumtoxinA) é considerada tratamento de primeira ou segunda linha para hiperidrose axilar, palmar, plantar ou craniofacial.
A iontoforese deve ser considerada para o tratamento da hiperidrose das palmas das mãos e plantas dos pés.
Os anticolinérgicos orais são adjuvantes úteis em casos graves de hiperidrose quando outros tratamentos falham.
A terapia de micro-ondas local é uma opção de tratamento mais recente para a hiperidrose axilar.
A cirurgia local e a simpatectomia torácica endoscópica devem ser consideradas em casos graves de hiperidrose que não responderam a terapias tópicas ou medicamentosa.